治療・改善
治療・改善
不整脈は種類によって治療法が大きく異なるため、不整脈が疑われる症状が見られたり検診で不整脈を指摘された場合には、どのタイプの不整脈であるかしっかりと診断することが大切です。
ここでは、特に頻度の高い不整脈の一種である「心房細動」に焦点を当てて説明します。
心房細動とは
心臓上部の部屋である心房が無秩序な電気興奮により不規則に震え、十分に機能しなくなる不整脈のことです。動悸や胸の違和感、めまいや脱力感、呼吸のしづらさを感じることがありますが、自覚症状がない場合もあります。
心房細動そのもので致死的になることは稀ですが、脳梗塞や心不全などの合併症を招くことがあり、早期から適切な治療を受けることが大切です。
心房細動になると、心臓のポンプ機能が低下し、心拍数が速くなります(1分間に100~150回程度)。さらに心房内に血液が滞り、血栓(血の塊)ができやすくなります。この血栓が血流に乗って脳や心臓に運ばれると、脳梗塞や心筋梗塞などの深刻な病気を引き起こすリスクが高まります。
心房細動の合併症
心原性脳梗塞
脳梗塞は、脳の血管が細くなったり詰まったりして、脳細胞にダメージを与えてしまう病気です。
心房細動になると、心房部分に血の塊ができやすく、これが脳まで運ばれて脳梗塞を引き起こすことがあります。心房細動がある人は、ない人に比べて脳梗塞リスクが2~7倍高いとされています。心房細動による脳梗塞は、他の原因の脳梗塞よりも広範囲に脳へダメージを受けやすく、重大な後遺症を残す可能性が高いため、特に予防が重要です。
心不全
心不全とは、心臓が血液を体中に効率よく送り出すことができなくなる状態です。心房細動によって心拍数が速くなり続けると、心臓のポンプ機能が落ちて心不全に至ることがあります。心不全は、息切れ、足のむくみ、体のだるさなどがあり、重症化すると生命に関わることもあります。そのため、心不全の予防と管理が大切になります。
心房細動の治療
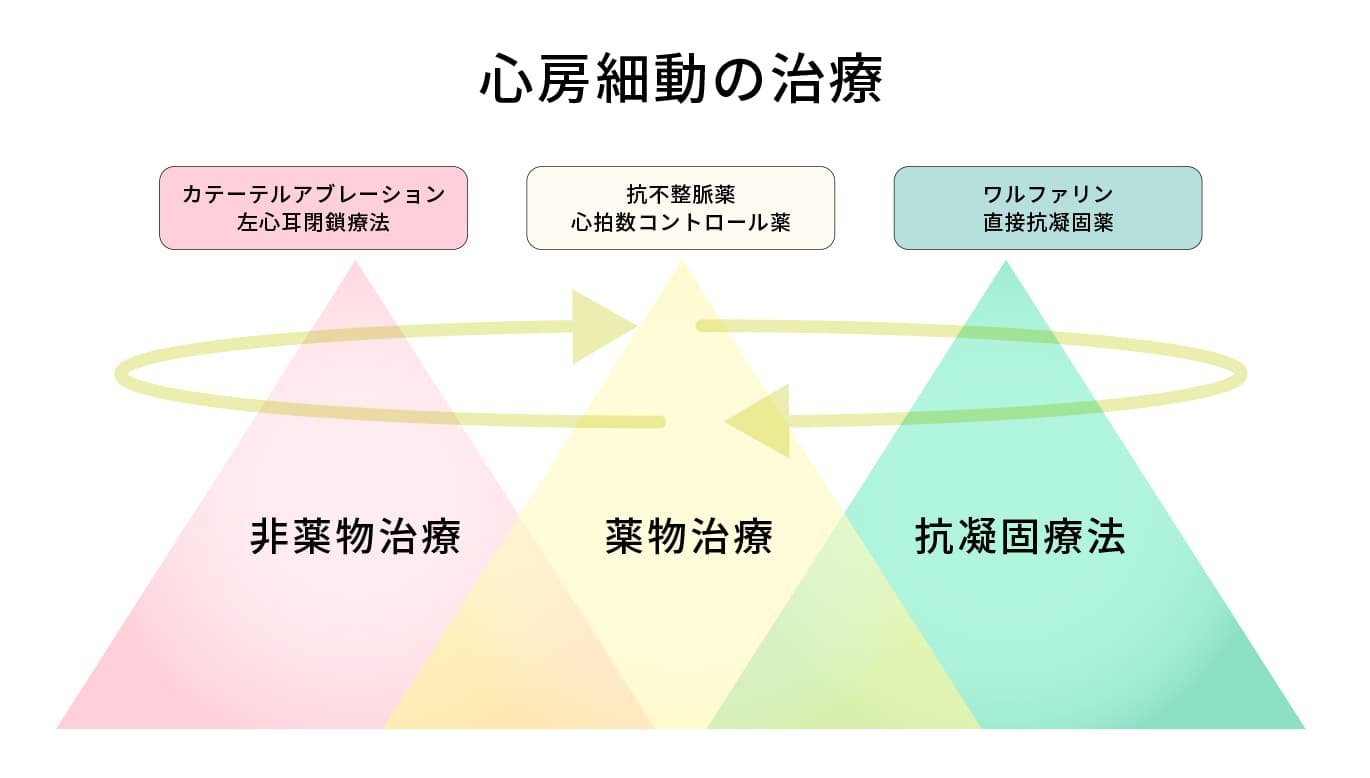
心房細動の代表的な治療方法です。
- 原疾患の治療:心房細動を引き起こしている病気を治療する
- 抗凝固療法:血液を固まりにくくする薬剤の投与
- 心房細動自体の治療:心房細動自体を抑える薬の投与や根治を目指す
これらを患者さんの症状や状態に応じて組み合わせて治療を行っていきます。
①心房細動を引き起こす原疾患の治療
高血圧症、糖尿病、冠動脈疾患、心不全、心臓弁膜症、呼吸器疾患、甲状腺疾患等は心房細動を引き起こす原因となりうる病気です。これらに対する十分な治療を実施することが重要です。
②抗凝固療法
脳梗塞の危険度に応じて、血を固まりにくくする薬剤(抗凝固薬)の内服が必要となります。抗凝固療法は出血の危険を高めるため、医師と相談の上、適切な抗凝固療法を行っていくことが重要です。
現在、日本では複数の抗凝固薬が使用できます。それぞれの特徴を考えて患者さんごとに選択されます。
③心房細動自体の治療
心房細動そのものに対する治療は、心拍数をコントロールする方法と、心臓のリズムを正常に戻す方法の大きく2つのアプローチがあります。
心拍数のコントロール(レートコントロール)
心拍数が速くなりすぎないようにします。心臓の房室結節を通る電気信号の量を調整することで、心室が受ける電気信号を減らし、心拍数を安定させます。これにより、症状の改善や心不全のリスクを減らすことができます。薬でうまくコントロールできない場合は、カテーテルを使って房室結節を焼灼し、心房から心室への電気信号を遮断する方法があります。この場合、ペースメーカーを使って心室に必要な電気信号を送ることになります。
リズムのコントロール(リズムコントロール)
心臓のリズムを正常に戻すようにします。心房細動を引き起こす異常な電気信号や、心房内を回り続ける電気信号に対処し、心房の動きを正常に戻したり、異常なリズムが起きるのを予防します。薬で効果が得られない場合には、カテーテルアブレーションという治療が選択されることがあります。これは、異常な電気信号の源を特定して治療する方法です。
それぞれ薬物治療やカテーテルを使った治療が適用されます。
心房細動に対するカテーテルアブレーション
カテーテルアブレーションの概要
カテーテルアブレーションとは、心臓の特定の部分を小さく焼き、心房細動の原因となる異常な電気信号の進入を阻止する治療法です。
先端に電極がついた細い管(カテーテル)を使い、カテーテルを足の付け根から血管を通って心臓まで通し、左心房と肺静脈の境目を焼灼します。これにより、異常な電気信号が心房に入るのを防ぎ、心房細動を抑えることができます。この手法を「肺静脈隔離術」と呼びます。必要に応じて別の部位にも同様の処置を施すことがあります。
さらに、ペースメーカーと組み合わせてレートコントロールを目的に、房室結節への焼灼を行う方法もあります。
カテーテルアブレーション検討する場合
- 薬物治療を行っても再発を繰り返す方
- 症状が強い方
- 無症状の方
- ご高齢の方
- 再発の可能性が高い方
- 心房細動が数年以上続く方
- 左心房が大きい方
治療から得られる効果と、合併症や再発するリスクを考慮して、それぞれの患者さんにとっての適切な治療を検討することが大切です。
当院における術前検査
当院での心房細動アブレーション治療前には、患者さんの安全を最優先に考慮して、心電図、24時間ホルタ―心電図、心エコーなどの一般的な検査に加えて、いくつかの検査を実施しています。
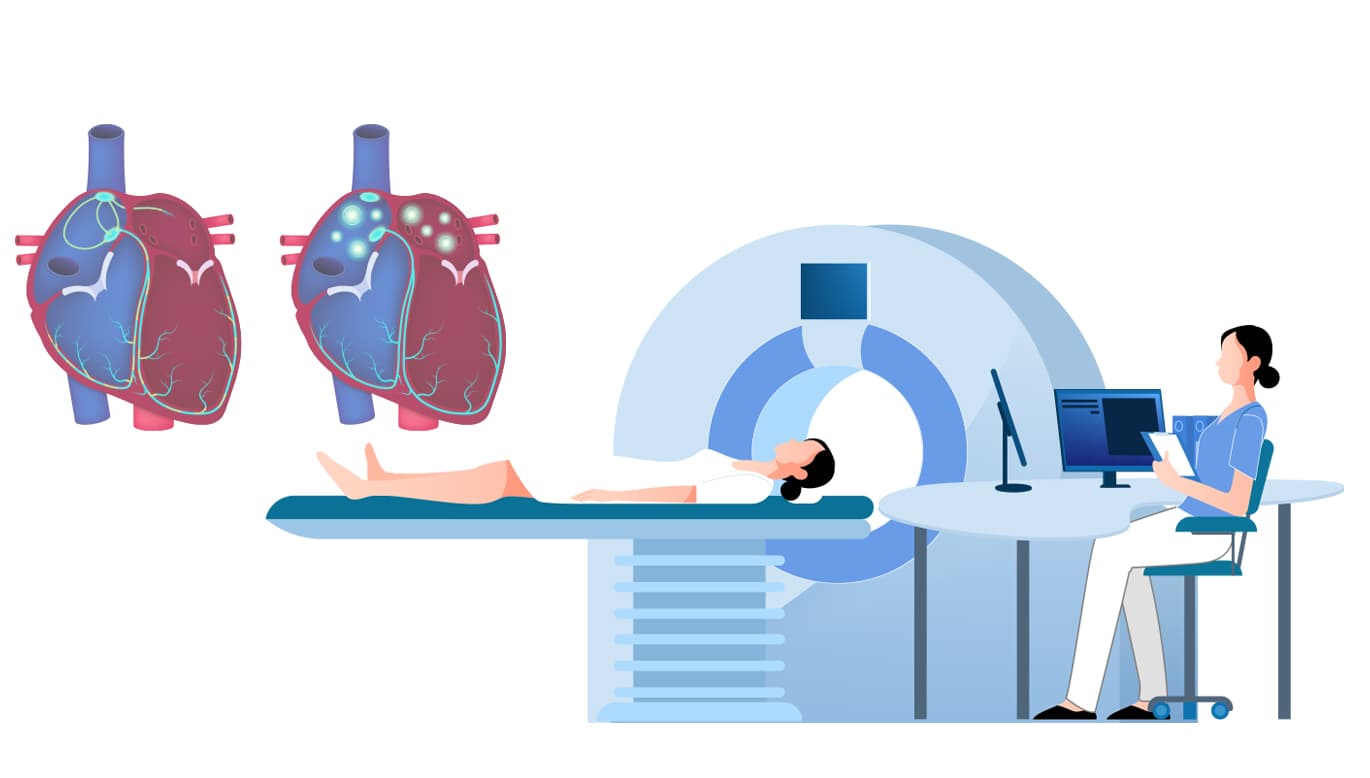
心臓CT検査:
心臓や肺静脈の形は個人差があるため、CTスキャンを用いて3Dの画像を作成し、心臓の形状を詳細に確認します。これにより、アブレーションの正確な位置把握が可能になります。また、CARTOシステムという3次元マッピングシステムとCT画像を組み合わせることで、より効率的に治療を進めることができます。
心臓内に血栓があるかどうかもこの検査で確認します。血栓が見つかった場合はアブレーションは実施することができません。
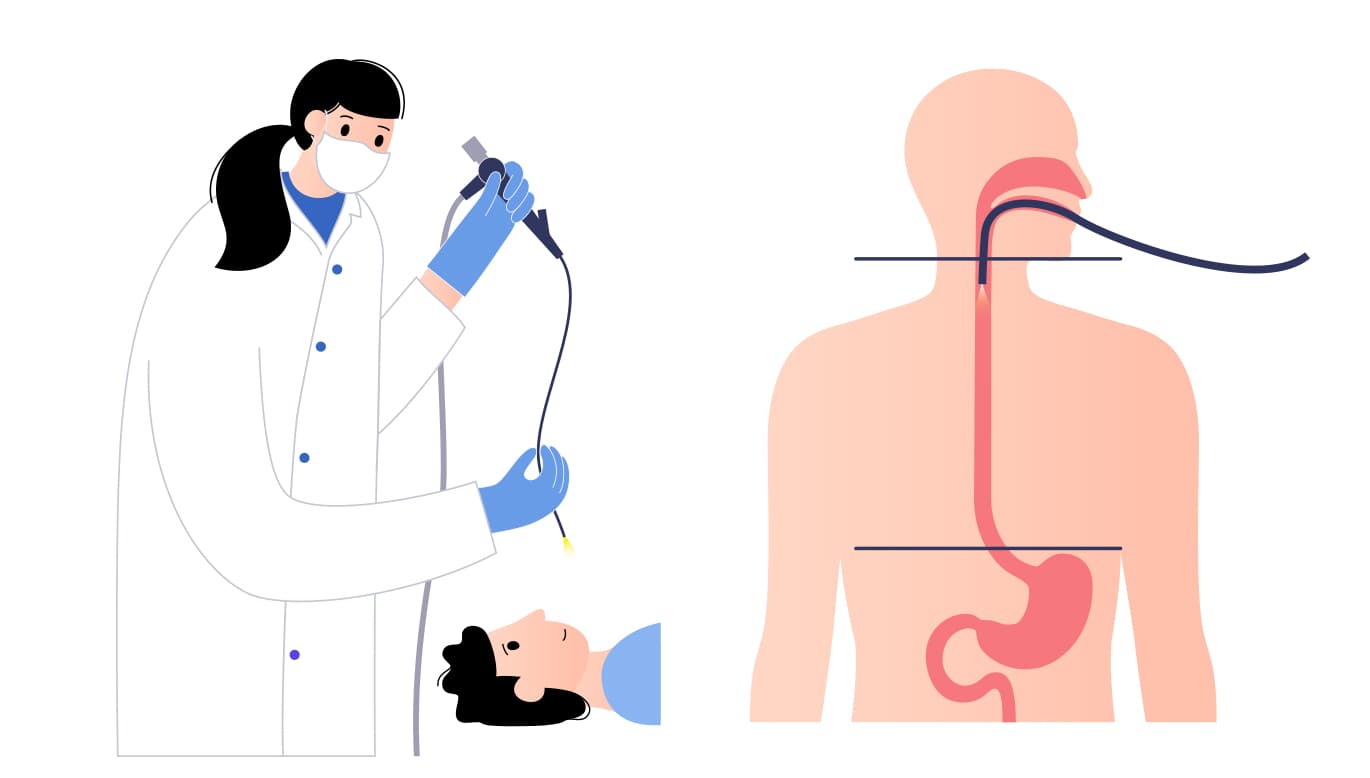
上部消化管内視鏡検査(胃カメラ):
左心房と食道は非常に近接しているため、左心房の焼灼治療で食道に熱が伝わることがあります。これが原因で食道に障害(びらんや潰瘍、さらには左心房と食道がつながる穴ができることも)が生じることがあるため、治療前後に胃カメラ検査を行い、食道への損傷がないかをチェックしています。
カテーテルアブレーションの手術手順
カテーテルアブレーションは特殊な器具を使って心臓の一部を小さく焼く手術で、心房細動を治すことができます。手術後は改善が期待でき、日常生活に早く戻ることができる治療法です。
- 両足の付け根に麻酔をして、大腿静脈にシース(カテーテルを挿入するための管)を入れます。
- 右心房から特別な染料を使って心臓と血管の位置を確認します。
- 特殊な針(ブロッケンブロー針)で心房の仕切りに穴を開けて左心房に入ります。
- 食道に傷がつかないように、鼻から食道へ温度センサーを入れて監視します。
- CARTO3システムを用いて、カテーテルの位置を正確に把握します。
- 鎮静剤を使って患者さんをリラックスさせた状態で、肺静脈と左心房の間に小さな焼灼を施して、異常な電気信号が心房に入るのを防ぎます。
- リング状の電極がついた特殊なカテーテルを使い、電気の通過地点を確認しながら焼灼し、左心房と肺静脈間のブロックを作成します。これを「肺静脈隔離」と言います。通常、上下の肺静脈を同時に行います。
- 必要に応じて、肺静脈以外の部位にも焼灼を施すことがあります。
- 手術が終わったら、カテーテルを抜いて足の付け根を圧迫して止血します。その後数時間はじっとして、出血を防ぎます。翌日からは普通に歩けるようになります。
- 手術後3日間は入院して様子を見て、4日目に退院します。
多くの場合、手術で心房細動は治りますが、再発することもあります。再発した場合は再度手術をすることで改善が見込め、発作の回数や時間が減ることで生活の質が向上します。
合併症について
心房細動アブレーションは、特に複雑な構造をしている左心房内でのカテーテル治療となります。左心房の周りには重要な臓器や管などと隣り合うため、他の種類の不整脈治療と比べて、独特な合併症が起こる可能性があります。日本不整脈学会アンケート調査(2002年~2006年、8745例)で得られた、わが国での重大な合併症発生率は以下の通りです。
